
| 前立腺神経内分泌癌 neuroendocrine carcinoma, prostate |
| 画像所見
|
・T2強調像で不均一に低〜高信号の分葉状腫瘤
・拡散強調像で高信号、ADC値の低下
・多発リンパ節腫大
・多発肝腫瘤、肺腫瘤
| 鑑別疾患 |
【腫瘍性】
・前立腺癌(神経内分泌癌)
・悪性リンパ腫
・転移性前立腺腫瘍
【非腫瘍性】
・肉芽腫性前立腺炎
| 病理 |
| HE染色 |
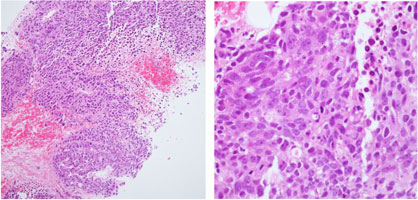 |
| ・クロマチン濃染性の不揃い腫大核を持つ腫瘍細胞 ・充実嚢胞状に増殖、広範な壊死 ・核小体が明瞭で細胞質の豊富な細胞 |
| NKX3.1/PSA |
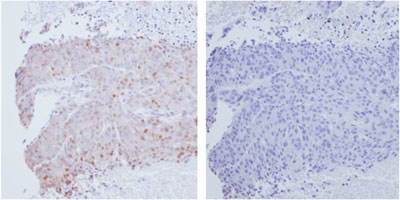 |
| ・NKX3.1 弱陽性 ・PSA 陰性 |
| Synaptophysin/ChromograninA/TTF-1 |
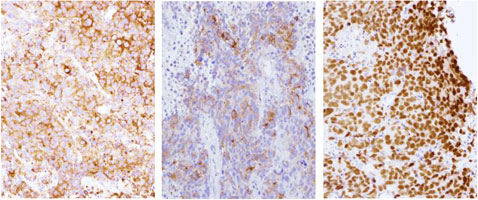 |
| ・Synaptophysin びまん陽性 ・ChromograninA 陽性 ・TTF-1 陽性 |
診断:前立腺神経内分泌癌
| 前立腺神経内分泌癌 |
・前立腺原発悪性腫瘍の0.5〜2.0%。
・ホルモン療法後に神経内分泌変化を起こすことがある。
・症状としては急激に発症するの尿閉が多い。
・発見時には遠隔転移、特に骨転移が多い。
・平均生存期間は7〜17ヵ月と予後が悪い。
・分葉状で不均一なT2WIで高信号。
World J Radiol. 2016; 7(5): 104-109.・小細胞癌では腺癌よりFDG集積が強く、原発巣、遠隔転移の検出率が高い。
AJR Am J Roentgenol.2007; 188:1223-31
| 悪性リンパ腫 |
・前立腺原発は0.1%と稀。
J Urol.1995; 153: 1852-4.・低〜高信号を呈するものまで様々。
| 肉芽腫性前立腺炎 |
・典型的にはT2WIで低信号だが、高信号の場合もあり得る。
・炎症や壊死を反映していると仮定
Radiology. 2018.Sep; 289:267–271
| 神経内分泌変化 |
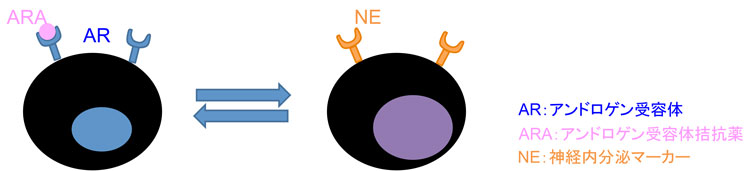
・ホルモン療法終了後1-2年で発症することが多い。
・ホルモン療法後の再発腫瘍で一般的。
・治療誘発性小細胞神経内分泌癌はARを発現するが,転写活性は極めて低い。
・サイトカイン、成長因子の影響も受ける。
J Clin Oncol 2018; 36: 2492–503.
| 結語 |
・比較的稀な前立腺原発神経内分泌癌の1例を報告した。
・内分泌療法後に神経内分泌変化を起こすことがある。
・T2WIで不均一な高信号、多発遠隔転移を認める場合は鑑別に。
参考文献
- Nadal R, et al. Small cell carcinoma of the prostate. Nat Rev Urol. 2014; 11(4): 213-219.
- Hai-Qing He, et al. Diagnosis of prostatic neuroendocrine carcinoma: Two cases report and literature review. World J Radiol. 2016; 7(5): 104-109.
|