|
神経有鉤嚢虫症
疫学:日本では稀だが、中南米、東南アジアを中心として世界中に広く分布。中枢神経系の寄生虫感染症としては最も頻度が高い。有鉤条虫の幼虫である有鉤嚢尾虫の頭蓋内感染によって生じる。生または不完全に調理された豚肉や虫卵に汚染された水や野菜が感染源となる。
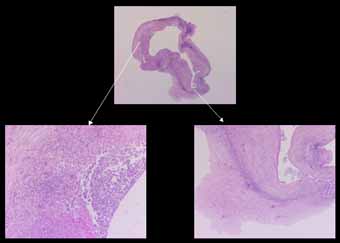
寄生場所:消化器以外にも全身各所に嚢虫をつくり、中枢神経系では脳や脊髄実質、髄膜、脳室上衣、脈絡叢に感染。
症状:痙攣発作、局所神経症状、水頭症による頭痛、精神異常など(すべて非特異的)
MRI画像所見
脳実質の感染巣は虫嚢の成熟⇒死⇒変性⇒石灰化という経過に応じた画像所見を呈する。
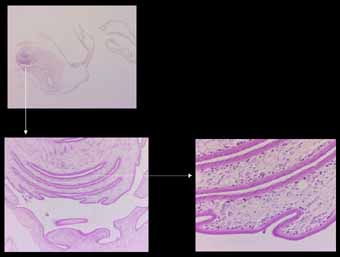
(1)成熟
・均一な薄い壁を有する10前後の嚢胞で内部はT1WI low、T2WI high。
・原頭節が壁在結節として認められることも。
・壁の増強効果や周囲の浮腫はほとんどない。
(2)死
・周囲の炎症反応により、浮腫が認められるようになり、生体反応として形成された線維性被膜がリング状増強効果を示すようになる。
(3)変性
・さらに虫嚢内部が変性して肉芽を形成するようになると結節状の増強効果が見られる。
(4)石灰化
・この時期にはMRIよりCTの方が有効。
(1)成熟・・・嚢胞、原頭節、浮腫(-)
(4)石灰化
http://www.emedicine.com/ped/topic1573.htm
Diagnostic criteria for neurocysticercosis
Absolute criteria
(1)脳脊髄内の寄生虫
(2)MRI/CTでの原頭節を含む嚢胞
(3)眼底検査での寄生虫の同定
Major criteria
(1)神経有鉤嚢虫症を強く示唆する神画像所見:MRI/CTでの原頭節を伴わない嚢胞、 増強効果、石灰化
(2)EITB(Enzyme-linked immunoelectrotransfer blot assay)による有鉤嚢虫抗体(+)
(3)駆虫剤使用後の頭蓋内嚢胞性病変消失
(4)1つの小さな増強効果領域の突然の消失
Minor criteria
(1)神経有鉤嚢虫症を示唆する神経学的画像所見:CT/MRIでの水頭症や軟膜異常増強効果、myelogramでの多発性陰影欠損域
(2)神経有鉤嚢虫症の臨床症状
(3)酵素抗体法(ELISA)による抗有鉤嚢虫抗体(+)or有鉤嚢虫抗原(+)
(4)CNS外の有鉤嚢虫症
Epidemiologic criteria
(1)同居人の有鉤条虫感染
(2)有鉤嚢虫症がみられる地域から来た
(3)疾患のみられる地域への頻回の旅行
The diagnostic categories that follow
pertain to the criteria outlined in the Del Brutto model : Definite
neurocysticercosis (1 of the following)
1 absolute criterion
2 major + 1 minor + 1 epidemiologic
Probable neurocysticercosis (1 of the following)
1 major + 2 minor
1 major + 1 minor + 1 epidemiologic
3 minor + 1 epidemiologic
まとめ
神経有鉤嚢虫症の診断は浮腫を伴わない成熟虫嚢の時期や石灰化の時期にはある程度容易かもしれない。しかし、浮腫を伴うリング状増強効果を示す「死」の時期や、結節状の増強効果を示す「変性」の時期には転移性脳腫瘍や神経膠腫、他の感染症または肉芽腫性疾患との鑑別が困難である。
神経系に単発ないし多発するリング状ないし結節状増強効果を認めた際には神経有鉤嚢虫症も鑑別として念頭に考えるべきである。
|